דום נשימה חסימתי בשינה (OSA) הוא הפרעה שכיחה שבה דרכי הנשימה העליונות נחסמות במהלך השינה, מה שמוביל להפסקות נשימה הידועות בשם דום נשימה או נשימה מופחתת הידועה בשם היפופניה. הפרעות אלו עלולות להוריד את רמות החמצן בדם ולשבש את השינה, ולגרום לתסמינים במהלך היום כמו ישנוניות וירידה בתפקוד הקוגניטיבי. אנשים רבים אינם מודעים למצבם, כאשר התסמינים מבחינים לעתים קרובות על ידי שותף למיטה. ל-OSA יכולות להיות השפעות ארוכות טווח על הבריאות ואיכות החיים, כולל בעיות נוירו-קוגניטיביות וקשר לנחירות והפרעות נלוות.
סימנים ותסמינים של דום נשימה
תסמינים נפוצים של דום נשימה חסימתי בשינה (OSA) כוללים ישנוניות בשעות היום, שינה חסרת מנוחה ונחירות חזקות עם תקופות של שקט ואחריהם התנשפויות. תסמינים פחות שכיחים כוללים כאבי ראש בבוקר, נדודי שינה, קשיי ריכוז, שינויים במצב הרוח כמו עצבנות וחרדה, שכחה, קצב לב או לחץ דם מוגברים, ירידה בחשק המיני, עלייה בלתי מוסברת במשקל, עלייה בתדירות השתן או נוקטוריה, צרבת תכופה או רפלוקס קיבתי-ושטי והזעות לילה כבדות.
OSA יכול להתרחש באופן חולף עקב גורמים כמו זיהומים בדרכי הנשימה העליונות הגורמים לגודש באף ונפיחות בגרון, דלקת שקדים המובילה לשקדים מוגדלים, או זיהומים חריפים כגון מונונוקלאוזיס זיהומי חמור הנגרם על ידי נגיף אפשטיין-בר. לחשי OSA זמניים יכולים לנבוע גם משימוש בסמים, כגון אלכוהול, שמרגיע יתר על המידה את טונוס הגוף ומפריע למנגנוני עוררות שינה רגילים.
דום נשימה אצל מבוגרים:
ישנוניות קיצונית בשעות היום בולטת כתסמין העיקרי של דום נשימה חסימתי בשינה (OSA) אצל מבוגרים. בדרך כלל, אנשים עם OSA חמור וממושך עשויים לחוות אפיזודות קצרות של הירדמות במהלך פעילויות שגרתיות בשעות היום אם ניתנת להם הזדמנות לשבת או לנוח, לפעמים אפילו במהלך אינטראקציות חברתיות. היפוקסיה הקשורה ל-OSA יכולה לגרום לשינויים במבנים עצביים כמו ההיפוקמפוס וקליפת המוח הקדמית הימנית, מה שעלול להשפיע על תפקודים קוגניטיביים ולתרום למצבים כמו מחלת אלצהיימר. אבחנה של OSA נפוצה יותר בקרב אנשים במערכות יחסים, מכיוון שבני זוג עשויים להבחין בתסמינים כמו נחירות חזקות. עם זאת, קיימת סטיגמה סביב נחירות, במיוחד אצל נשים, שעלולה להוביל לדיווח חסר או חוסר רצון לפנות לטיפול, כגון טיפול בלחץ אוויר חיובי מתמשך (CPAP).
דום נשימה אצל ילדים:
בעוד שישנוניות יתר, המכונה ישנוניות יתר, יכולה להופיע אצל ילדים עם OSA, היא פחות אופיינית מאשר אצל מבוגרים. במקום זאת, ילדים צעירים עם OSA חמור מציגים לעתים קרובות התנהגויות הדומות לעייפות יתר או היפראקטיביות, יחד עם בעיות כמו עצבנות והפרעות קשב. מאפייני הגוף שונים בין מבוגרים וילדים עם OSA חמור, כאשר מבוגרים בדרך כלל כבדים יותר ובעלי צוואר קצר וכבד, בעוד שילדים עלולים להפגין אי שגשוג עקב קשיי נשימה וחסימת אכילה. השמנת יתר ממלאת תפקיד משמעותי ב-OSA בילדים, מה שמוביל לחסימת דרכי הנשימה העליונות במהלך השינה ותורם לחומרתה. התערבויות לירידה במשקל הראו הבטחה בהפחתת תסמיני OSA אצל מתבגרים שמנים.
גורמי סיכון לדום נשימה
גורמי סיכון לדום נשימה חסימתי בשינה (OSA) כוללים:
• השמנת יתר
• גיל
• טונוס שרירים
• בחירות תרופות
• אורח חיים
• נטיות גנטיות
• השמנת יתר – תורמת ל-OSA על ידי הגדלת רקמת השומן בצוואר, שעלולה לחסום את דרכי הנשימה במהלך השינה.
עם זאת, אפילו אנשים עם מדדי מסת גוף תקינים (BMI) יכולים לפתח OSA, אולי בגלל גורמים כמו ירידה בטונוס השרירים או הפרעות מבניות בדרכי הנשימה. שינה במצב שכיבה עלולה להחמיר OSA עקב השפעות כבידה ואובדן טונוס הגרון והלשון במהלך שינה עמוקה. טיפול בלחץ אוויר חיובי מתמשך (CPAP) יכול לאשר קריסת דרכי הנשימה כגורם ל-OSA.
נגעים בגרון, כגון שקדים מוגדלים, מוכרים כגורמים מחמירים ל-OSA, והסרתם יכולה לספק הקלה. הזדקנות מובילה לעתים קרובות לאובדן טונוס השרירים בדרכי הנשימה העליונות, בעוד שגורמי אורח חיים כמו עישון וצריכת אלכוהול יכולים להגביר את הסיכון ל-OSA על ידי דלקת רקמות דרכי הנשימה העליונות או הרפיית שרירים. תרופות הגורמות לישנוניות או להרפיית שרירים תורמות גם הן להתפתחות או להחמרה של OSA.
גורמים גנטיים ממלאים תפקיד ברגישות ל-OSA, כאשר אנשים בעלי היסטוריה משפחתית של OSA נוטים יותר לפתח את המצב בעצמם. בנוסף, מצבים כמו נזלת אלרגית ואסטמה יכולים להגביר את התדירות של OSA.
אבחון
תסמונת דום נשימה חסימתי בשינה (OSA) מתרחשת כאשר מטופל מציג מקרים חוזרים ונשנים של קריסת דרכי הנשימה העליונות במהלך השינה, וכתוצאה מכך דום נשימה או היפופניה. הקריטריונים להגדרת אירועים אלה עשויים להשתנות. היפופניאה מאופיינת בהפחתה בזרימת האוויר של לפחות 30% הנמשכת לפחות 10 שניות וקשורה לירידה בחמצון הדופק של לפחות 4%, או ירידה בזרימת האוויר של לפחות 30% הנמשכת לפחות 10 שניות, הקשורה לירידה בחמצון הדופק של לפחות 3% או לעוררות.
תסמונת OSA מאובחנת אם מדד דום נשימה-היפופניאה (AHI) עולה על 5 פרקים בשעה ומוביל לישנוניות ועייפות בשעות היום, או אם מדד הפרעות הנשימה (RDI) הוא 15 ומעלה, ללא קשר לתסמינים.
| AHI | דירוג |
| < 5 | רגיל |
| 5–15 | קל |
| 15–30 | מתון |
| > 30 | חמור |
פוליסומנוגרפיה (PSG, מחקר שינה)
פוליסומנוגרפיה רמה 1 במעבדה בלילה (PSG) משמשת כבדיקת האבחון העיקרית לדום נשימה חסימתי בשינה (OSA). במהלך PSG, המטופלים עוברים ניטור באמצעות חיישנים שונים כולל מוליכי EEG, אוקסימטריית דופק, חיישני טמפרטורה ולחץ לזיהוי זרימת אוויר, פלתיסמוגרפיה של עכבת נשימה, מובילי א.ק.ג וחיישני EMG לזיהוי התכווצויות שרירים באזורים שונים. ניתן להגדיר היפופניאה על ידי שני קריטריונים: ירידה בזרימת האוויר של לפחות 30% למשך יותר מ-10 שניות הקשורה לרוויה של 4% חמצן, או הפחתה בזרימת האוויר של לפחות 30% למשך יותר מ-10 שניות הקשורה לרוויה של 3% חמצן או עוררות משינה ב-EEG.
"אירוע" במהלך PSG יכול להיות דום נשימה, המאופיין בהפסקה מוחלטת של זרימת האוויר למשך 10 שניות לפחות, או היפופניה, שבה זרימת האוויר יורדת ב-50% למשך 10 שניות או ב-30% אם מלווה בירידה בריווי החמצן או עוררות משינה. חומרת דום נשימה בשינה מדורגת על סמך מספר האירועים בשעה, המכונה מדד דום נשימה-היפופנה (AHI). AHI של פחות מ-5 נחשב לנורמלי, 5-15 הוא קל, 15-30 הוא בינוני, ויותר מ-30 אירועים בשעה מצביעים על דום נשימה חמור בשינה.
טיפול בדום נשימה
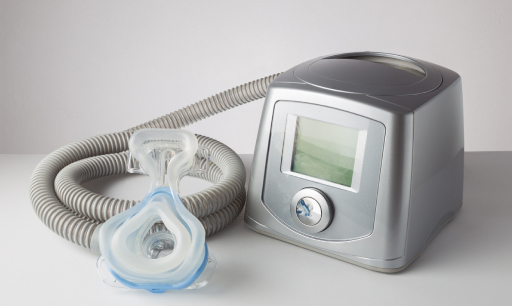
מווסת את זרימת האוויר ולחץ דרכי הנשימה:
• סיפאפ – CPAP
• בי-פאפ – BAPA
למכשירים מודרניים כמו שלנו יש גם חיישן זיהוי CSA שיכול באופן אוטומטי על ידי לימוד המטופל להתאים את זרימת האוויר והלחץ.